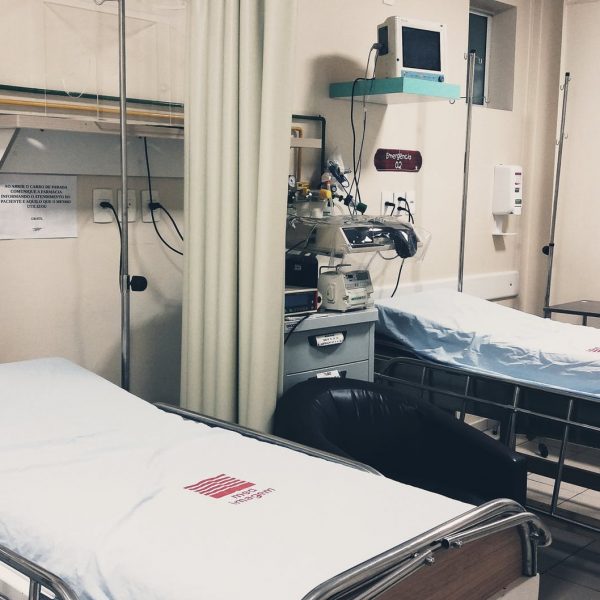
A UTI é um ambiente cujo próprio nome Unidade de Terapia Intensiva já é causador de ansiedade, visto que se sabe que quando uma pessoa vai para UTI está em condições críticas e corre risco de não sobreviver. O paciente que entra consciente na UTI sabe que seu estado inspira cuidados, e ao adentrar o ambiente se depara com máquinas, monitores e sons desconhecidos.
Ver seu corpo invadido por sondas e cateteres, mesmo sabendo que tais ferramentas são necessárias para a manutenção de sua vida, causam susto e ansiedade.
Um trauma para todos
Com os familiares não é diferente. Estes veem seu ente querido em um ambiente que pode ser assustador e gerador de ansiedade, tanto pelo estado de saúde quanto pela incerteza acerca da recuperação. Tudo isso misturado aos sons das máquinas, aparelhos, às privações de visitas, espera por notícias e todo o contexto que esse quadro traz.
Estas questões traumáticas, em conjunto com a debilidade física e os procedimentos invasivos podem trazer sequelas que perduram após a saída da UTI.
Síndrome Pós Terapia Intensiva
Sobreviventes de internações em UTI podem desenvolver sintomas cognitivos, psiquiátricos e físicos após a internação, a estes sintomas dá-se o nome de Post Intensive Care Syndrome (PICS), traduzindo Síndrome Pós Terapia Intensiva (SPTI). Os sintomas geralmente são: comprometimento cognitivo, que inclui funções executivas, orientação espaço temporal, memória e atenção; danos neuropsicológicos como: depressão, ansiedade e Transtorno do Estresse Pós Traumático (TEPT) e comprometimento físico relacionado à funcionalidade, força e resistência muscular1 por conta de ventilação mecânica, sepse etc. Podem ocorrer também problemas de deglutição e fala, insônia e pesadelos 2. Pacientes que permaneceram mais de 72 horas na UTI são candidatos à SPTI; a condição pode acometer indivíduos de todas as idades, porém o impacto tem sido maior nos jovens, que costumam ter um estilo de vida mais intenso e sofrem mais com as limitações do pós internamento.
Sequelas significativas
A SPTI pode durar meses e até anos e causa declínio na qualidade de vida do paciente, visto que reduz a autonomia e aumenta o nível de dependência. Quanto pior a funcionalidade do paciente antes da internação, mais significativas são as sequelas após a saída da UTI.
Alguns estudos demonstram que familiares de pacientes internados na UTI também podem ser acometidos por doenças psiquiátricas, uma vez que a doença crítica pode desencadear uma crise familiar. Foi realizado um estudo a respeito de depressão, ansiedade generalizada, transtorno do pânico e luto complicado nesta população e mais de um terço dos participantes apresentou pelo menos um dos transtornos mencionados; mais de um quarto apresentou depressão3. Estes sintomas psiquiátricos são chamados de Post Intensive Care Syndrome – Family (PICS-F) 4, ou seja, Síndrome Pós Terapia Intensivos – família (SPTI-F) e podem acometer tanto os familiares de pacientes que sobreviveram a internação quanto familiares de pacientes que foram a óbito.
Mais pesquisas reveladoras
Outro estudo levantou que de aproximadamente 10 a 75% dos familiares de pacientes internados na UTI apresentam sintomas de ansiedade, 8 a 42% apresentam sintomas de TEPT e até um terço fazem uso de medicações antidepressivas e/ou ansiolíticas no momento da alta do paciente. Caso o paciente vá a óbito, os familiares podem sofrer de um processo de luto complicado. Não podemos esquecer também das consequências sociais desencadeadas pela quebra financeira devido ao aumento dos gastos com saúde, sobretudo quando o paciente era o provedor da casa5.
Não são todos os familiares que desenvolvem SPTI-F, porém identificar o risco é um aspecto chave para prevenir ou amenizar as morbidades relacionadas a síndrome 6.
Os dados levantados em alguns estudos demonstram a necessidade de suporte psicológico aos familiares de pacientes internados em terapia intensiva para que se possa evitar ou amenizar os sintomas da PICS-F. Este suporte deve ser baseado em estratégias de comunicação compassiva e nas necessidades do familiar.
Proporções inesperadas
Por conta da situação pandêmica que estamos vivenciando desde março de 2020, o número de internações nas UTIs aumentou muito e consequentemente o número de portadores de SPTI e SPTI-F também. Vivenciamos uma situação de proporções inesperadas, se a SPTI e a SPTI-F não eram cuidadas antes, na situação da pandemia tem sido ainda pior.
E MAIS…
Tratamento humanizado
A fim de reduzir das chances de SPTI pode-se pensar na humanização dos cuidados, que devem ser sempre centrados no paciente e em sua família. A extensão do horário de visitas dos pacientes na UTI pode atenuar os sintomas da síndrome tanto no paciente quanto no familiar, visto que permite que os familiares participem do cuidado, fortaleçam o vínculo com a equipe e compreendam o processo de adoecimento do paciente7. Os familiares também podem oferecer apoio cognitivo, estimular a memória e ajudar o paciente na orientação no espaço-tempo, além de prevenir o delirium. Infelizmente, neste período de pandemia, as visitações estão suspensas para a segurança de todos e isto aumenta ainda mais a possibilidade de pacientes e familiares desenvolverem SPTI. O tratamento da síndrome no paciente é feito por uma equipe multidisciplinar capaz de proporcionar reabilitação física, cognitiva e psicológica. Já no familiar o tratamento é feito com psicoterapia e medicação psiquiátrica.